Les restaurations supra-implantaires avec un contour adéquat comportent une transition de la partie circonférentielle du plateau implantaire à la zone cervicale anatomique.
Le pilier implantaire doit être utilisé à cet effet pour effectuer cette transition à condition qu’il y ait un espace suffisant.
Les restaurations supra-implantaires peuvent être en surcontour, plates ou en sous-contour.
Il a été montré que le surcontour allait généralement générer un positionnement apical de la gencive marginale alors qu’un sous-contour allait provoquer l’effet inverse. Cependant, ces termes ont été appliqués arbitrairement et déterminants spécifiques. De plus, la notion de profil d’émergence, initialement adaptée et tirée des restaurations dento-portées doit être redéfinie en prothèse implantaire. 2 zones distinctes au sein du pilier et de la couronne sont définies : le contour critique et le contour subcritique. Toute altération du contour critique ou subcritique peut modifier le profil muqueux. Le but de cet article est de déterminer les effets de toute modification du pilier au sein de ces zones sur les tissus mous péri-implantaires (incluant le niveau de la gencive marginale, la hauteur papillaire, l’architecture gingivale, le profil alvéolaire et la couleur gingivale).
Pour obtenir une restauration implantaire esthétique, le placement correct de l’implant dans un site bien préparé est critique. Plusieurs publications ont avancé l’importance d’un placement implantaire optimal d’un point de vue tridimensionnel. Certaines de ces recommandations incluent :
- Position apico-coronaire : la position de l’implant doit être 2 à 4 mm apicalement par rapport à la position de la gencive marginale souhaitée.
- Position vestibulo-palatine : Une épaisseur de 2mm osseuse vestibulaire est recommandée pour éviter la perte de tissus vestibulaires et l’émergence implantaire doit arriver légèrement en palatin du bord incisif.
- Positionnement mésio-distal : 2 mm doivent séparer une dent naturelle d’un implant, un espace de 3 mm entre chaque implant est recommandé.
Idéalement, le pilier implantaire doit mimer une préparation coronaire périphérique. L’usage d’un pilier personnalisé dans les cas d’implantologie en secteur antérieur est une pratique ayant fait ses preuves depuis de nombreuses années. L’importance de la transition d’un plateau implantaire circonférentiel en une anatomie cervicale personnalisée a été soulignée pour créer une restauration supra-implantaire biomimétique.
Bichacho et Landsberg ont étudié l’usage du concept de contournement cervical utilisant une restauration provisoire personnalisée pour reformer/remodeler les tissus mous péri-implantaires. D’autres préconisent l’usage d’un pilier provisoire adapté, qui est par conséquent utilisé comme transfert lors de l’empreinte à ciel ouvert pour transférer de manière adéquate le profil muqueux péri-implantaire préparée et s’assurer que la restauration terminale est une réplique précise du pilier personnalisé.
Le contour actuel du pilier implantaire, cependant, n’a pas été encore défini. Il a été montré, en prothèse fixée dento-portée, qu’un surcontour engendre une migration apicale de la gencive marginale alors qu’un surcontour induira un positionnement coronaire de la gencive marginale.
En général, les termes de sur- ou sous-contour, en prothèse-implantaire, sont utilisés arbitrairement, manquant de précision ou de description spécifique de la position de la modification apportée au pilier.
- Pilier implantaire et contour coronaire
Les auteurs ont remarqué que la réponse des tissus muqueux aux modifications du profil du pilier et de la couronne varient en fonction de la localisation de la modification. Basée sur la réponse tissulaire, 2 parties ont été identifiées :
- La première est nommée contour critique : c’est la partie du pilier et de la couronne localisée immédiatement en apical de la gencive marginale. Elle suit la circonférence entière de la restauration et court sur 1 mm de largeur. Ce ne sont que des observations préliminaires cependant et les dimensions exactes restent à déterminer. Dans une restauration scellée, le contour critique peut être sur la couronne, le pilier ou les 2.
Le profil vestibulaire du contour critique est important et sert à déterminer le zénith et le contour vestibulaire de la restauration, qui aura un impact sur la longueur clinique de la restauration. La position du zénith gingival peut être contrôlée par modification du contour critique.
La convexité du contour critique facial déterminera la forme et le profil gingival vestibulaire.
Le contour critique interproximal déterminera la forme triangulaire ou carrée de la couronne supra-implantaire.
La localisation du contour critique est dynamique, dépend de la position de la gencive marginale et peut changer dans certains cas (récessions). Cliniquement, le dessin du contour critique doit être corrélé à l’anatomie désirée et à la future architecture muqueuse de la restauration supra-implantaire.
- La seconde a été nommée contour subcritique et est localisée apicalement par rapport au contour critique, pourvu qu’un espace suffisant (running room) soit présent.
L’espace suffisant est défini comme la distance du plateau implantaire à la gencive marginale permettant ainsi l’établissement du contour cervical propre de la restauration prothétique.
Une altération du contour subcritique dans une limite physiologique ne doit pas affecter le niveau de la gencive marginale dans une mesure clinique significative. Cependant, si l’implant est placé trop profondément, ce contour n’existe pas.
Le contour subcritique peut être décrit comme convexe, plat ou concave. Des modifications du contour subcritique en vestibulaire ou en inter-proximal vont induire différentes réponses des tissus péri-implantaires.
Les modifications des contours critiques et subcritiques peuvent être utilisées pour améliorer l’esthétique (ici le PES). Cependant, dans certaines situations où le changement de forme de la couronne supra-implantaire n’est pas souhaitable, le contour critique ne doit pas être altéré. Seules des modifications du contour subcritique permettent un meilleur résultat esthétique de part le repositionnement des tissus mous sans altérer la forme de la couronne supra-implantaire.
- Niveau de la gencive marginale :
La position de la gencive marginale va déterminer la longueur coronaire clinique. Le point le plus vestibulaire de ce contour est essentiel dans l’établissement de la limite gingival ainsi que de la position du zénith.
Comme démontré en denture naturelle, la localisation de la limite gingivale vestibulaire va varier selon le déplacement vestibulo-palatin de la dent ou sa rotation.
En prothèse supra-implantaire, lorsque le contour critique se déplace en vestibulaire, la gencive libre va s’apicaliser ; à l’inverse, lorsque le contour critique est déplacé en palatin, une migration coronaire de la gencive peut être anticipé.
La position du zénith et l’architecture gingivale vestibulaire peut être modifiée en changeant la position de la zone
critique. Cependant, toute altération du contour sub-critique dans les limites physiologiques ne va pas altérer significativement le niveau gingival.
Le contour subcritique ne doit jamais être en surcontour. Un contour subcritique exagéré va induire un œdème gingival et la formation d’une fistule, amenant à une récession gingivale.
- Papille interdentaire :
La hauteur de la papille interdentaire entre 2 implants est déterminée par la crète osseuse inter-implantaire sous-jacente et par les fibres circulaires restantes.
La localisation de la papille entre une dent naturelle et un implant, cependant, est dépendante du niveau de l’attache sur la dent adjacente et de la quantité de tissu conjonctif attaché à la dent naturelle.
Entre un implant et une dent, une hauteur moyenne papillaire de 4,5mm a été relevée. Cependant, il a été établi que réduire l’embrasure gingivale soit en apicalisant le point de contact ou en diminuant le diamètre papillaire mésio-distal va limiter l’accès aux faces proximales et causer une hypertrophie papillaire. Dans les mêmes conditions cliniques, accroître la convexité des contours critiques et semi-critiques peut écraser la papille inter-dentaire, causant une augmentation de hauteur allant de 0,5 à 1mm pourvu qu’il y ait un espace interdentaire suffisant (2-3mm). Quand le contour interproximal critique est altéré, la forme de la couronne sera carrée.
Modifier uniquement le contour subcritique permettra d’augmenter la hauteur papillaire tout en préservant la forme coronaire idéale. Toute modification du contour subcritique ne doit pas empiéter sur l’os alvéolaire adjacent.
La hauteur de la papille entre 2 implants adjacents a été mesurée à 3,4mm (partant de la crète osseuse jusqu’au point de contact). Récemment, le platform-switching permet de préserver la crête osseuse restante entre 2 implants. Les modifications des contours critiques et subcritiques vont ensuite accroître la hauteur papillaire entre 2 implants.
- Architecture gingivale :
L’architecture de la gencive marginale est principalement déterminée par le niveau gingival, la papille interdentaire et principalement par la forme de la dent.
Un contour critique vestibulaire adéquat apporte un support continu homogène à la gencive marginale plutôt qu’une forme plate ou irrégulière.
- Processus alvéolaire :
Corriger l’apparence d’un processus alvéolaire résorbé requiert une préparation adéquate du site par des techniques d’augmentation crestale. Cette augmentation inclut les tissus durs, les tissus mous ou bien les 2 simultanément. Cependant, des défauts mineurs peuvent être corrigés un surmodelage du contour subcritique vestibulaire, dans une limite physiologique acceptable, conférant ainsi un support pour les tissus mous sans altérer la position de la gencive marginale.
- Couleur gingivale :
La couleur gingivale est déterminée génétiquement. Cependant, une couleur gingivale idéale doit correspondre à celle des dents adjacentes, pourvu qu’elles aient la même tension. Comme en denture naturelle, il est difficile de maintenir les courbures cervicales en appliquant une tension définie. Dans les cas d’implantation immédiate et de mise sous provisoire, la perte de volume de matière peut être attendue comme le résultat du remaniement osseux suivant l’extraction.
Par conséquent, des ombres peuvent se développer autour de la gencive vestibulaire entourant un implant, résultant d’un manque de support.
Un contour subcritique convexe peut améliorer l’apparence/ la forme d’un processus alvéolaire et réduire l’effet d’ombre de la gencive vestibulaire en supportant les tissus gingivaux vestibulaires.
Cependant, suivant l’épaisseur gingivale vestibulaire, le matériel de restauration pour le pilier terminal peut avoir une plus grande influence dans la détermination de la couleur/teinte de la gencive vestibulaire (particulièrement dans les cas où les tissus muqueux sont fins).
- Texture gingivale :
La texture gingivale est le seul facteur ne pouvant être altéré par changement du contour critique et subcritique.
- Discussion :
Comme démontré par Listgarten, la gencive supracrestale implantaire diffère anatomiquement de celle d’une dent naturelle et elles ont des comportements biologiques qui leur sont propres. Les restaurations en surcontour sur dent naturelle peuvent induire une inflammation ou une migration dentaire apicale. Le surcontour ne semble pas déplacer le niveau d’ancrage du système d’attache, il peut cependant y avoir un positionnement plus apical de la gencive marginale.
Inversement, changer le contour (ici critique) des restaurations supra-implantaires va affecter la position de la gencive marginale. Les changements limités au contour subcritique ne vont pas modifier la position gingivale de manière cliniquement significative. L’expérimentation des auteurs a tendance à indiquer que le contour sub-critique peut être modifié pour améliorer l’esthétique des tissus mous dans une limite physiologique.
Amsterdam insistait sur l’importance des formes dentaires et de sa protection sur les éléments parodontaux sous-jacents. Les effets de la pression appliquée sur les tissus interdentaires en réduisant l’embrasure ont été démontrés par plusieurs auteurs. Les changements rapportés comprenaient des altérations du contour critique et subcritique qui rendaient les restaurations carrées. Dans les situations où une altération de la forme de la dent n’est pas souhaitable, des améliorations (renfort de soutien) des tissus mous peuvent être conduites en exerçant une pression sur les tissus à l’aide d’un contour sub-critique convexe
Plus spécifiquement dans les biotypes parodontaux fins, où les dents adjacentes sont triangulaires avec un petit point de contact et une embrasure grande, une modification du contour subcritique interproximal va augmenter la hauteur papillaire de 0,5mm à 1mm.
Des volumes et dimensions minimum de tissus mous péri-implantaires sont requis avant d’obtenir une modification du contour.
Bien que beaucoup de variables influent l’architecture tissulaire péri-implantaire, le biotype parodontal est le plus important. Dans le cas d’un biotype fin, où les dents sont de forme triangulaire, la gencive fine va empêcher toute modification du contour subcritique vestibulaire. En termes de hauteur gingivale vestibulaire, qui est la distance allant du plateau implantaire à la gencive libre, les auteurs ont observés qu’une hauteur gingivale de 3mm est suffisante pour permettre une forme convexe du contour subcritique sans altérer la position de la gencive marginale. En interproximal, la présence d’une largeur papillaire de 2 à 3 mm est recommandée avant toute modification des contours critiques et subcritiques.
La chronologie du changement est aussi très importante. Le temps de maturation tissulaire péri-implantaire n’est pourtant pas bien documenté.
Small & Tarnow ont montré la stabilisation de la gencive marginale 3 mois après la connexion du pilier implantaire. Il est recommandé d’effectuer toute modification du contour subcritique vestibulaire une fois la gencive marginale vestibulaire. Rompen et al ont montré qu’un profil transmuqueux concave peut minimiser la récession gingivale vestibulaire. En conséquence, dans les situations où un défaut mineur tissulaire est présent, les auteurs préconisent d’utiliser un contour sub-critique concave durant la phase de cicatrisation initiale pour gagner un maximum de tissu.
Ultérieurement à la cicatrisation gingivale, le contour subcritique peut être modifié en une surface convexe si nécessaire.
Accroître la convexité du contour subcritique présente quelques inconvénients. La maintenance peut être plus difficile en raison de la limitation d’accès instrumentale. Une préoccupation supplémentaire doit être l’apparition possible d’une future récession. Rompen et al ont montré qu’un contour subcritique concave réduit le risque de récession.
Une des découvertes les plus intéressantes de cette série de cas est, dans des limites physiologiques (à déterminer), un contour subcritique convexe n’induira pas de récessions vestibulaires. De plus, dans de nombreux cas, une migration coronale de la gencive vestibulaire peut-être observée.
Cependant, le contour critique est « dynamique » et dépend de la position de la gencive marginale. Celle-ci migrera apicalement en cas de récession. Le contour subcritique exposé deviendra alors le contour critique et induira une récession. Dans ce cas précis, la dépose de la restauration ou du pilier, avec les ajustements nécessaires des contours critiques et sub-critiques, est recommandée.
D’autres études avec un suivi à long terme sont nécessaires pour déterminer les effets des modifications des contours critiques et subcritiques sur les restaurations supra-implantaires.
Il est recommandé de conditionner les tissus péri-implantaires avec une restauration provisoire avant la fabrication de la restauration définitive, qui dupliquera la forme de la restauration provisoire, permettant ainsi un support optimal des tissus mous. Avec les avancées technologiques, les piliers implantaires par CFAO sont devenus très accessibles.
Cependant, en gardant à l’esprit le contour du pilier et de la couronne implantaire, l’un d’eux doit contourer/guider précisément les tissus péri-implantaires et les transférer de manière précise sur le projet prothétique pour être ensuite scanné afin d’obtenir le meilleur résultat clinique.
Les auteurs, à partir de cette conjecture, n’ont pas été capables de développer les aspects importants des contours critiques et subcritiques en faisant usage des technologies CFAO.
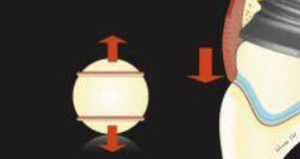 Le concept de sphère : lorsqu’un élastique est placé sur la portion supérieure d’une balle, l’élastique va remonter. D’un autre côté, placer l’élastique sur la partie inférieure de la balle va avoir l’effet opposé.
Le concept de sphère : lorsqu’un élastique est placé sur la portion supérieure d’une balle, l’élastique va remonter. D’un autre côté, placer l’élastique sur la partie inférieure de la balle va avoir l’effet opposé.
De manière similaire, lors d’une modification du contour subcritique, le renflement est créé apicalement à la gencive marginale. Cependant, théoriquement, la pression est placée sur la gencive marginale qui se repositionne coronairement.
- Conclusion
L’esthétique tissulaire autour des restaurations implantaires peut être améliorée grâce aux modifications de contour du pilier ou de la couronne supra-implantaire.
Les effets de ces modifications varient si elles touchent le contour critique ou subcritique car les 2 ont une signification clinique différente.
Dans les cas de placements implantaires idéaux, toute altération des contours critiques et subcritiques peut optimiser le résultat clinique en créant un profil tissulaire adapté.
Des études cliniques approfondies sont nécessaires pour déterminer les limites du pilier implantaire et du contour/profil de la couronne. Les résultats à long-terme doivent être évalués.
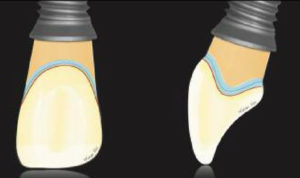
Fig 1 : La position et l’architecture de la marge gingivale sont déterminées par les contours du pilier et de la couronne de l’implant. Cependant, la réponse des tissus mous diffère selon que les modifications du contour ont lieu dans un contour critique (bleu) ou sous-critique (orange). Alors que le contour critique joue un rôle important dans le support de la marge gingivale (rouge), des modifications du contour sous-critique peuvent ne pas l’affecter de manière significative.
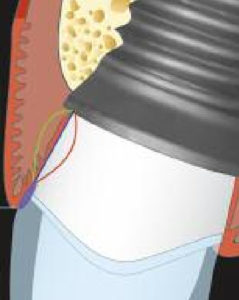
Figure 2 Le contour sous-critique est situé à l’arrière de la zone critique du contour, à condition qu’il y ait suffisamment de place pour la course et peut avoir la forme d’une surface convexe (verte), plate (bleue) ou concave (rouge). Les modifications du contour sous-critiques sur les aspects facial ou interproximal peuvent influencer dans une certaine mesure les tissus péri-implantaires, mais elles n’affecteront pas le niveau de la marge gingivale faciale et la forme de la couronne.
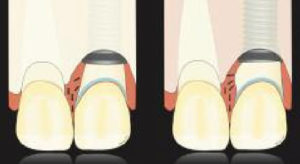
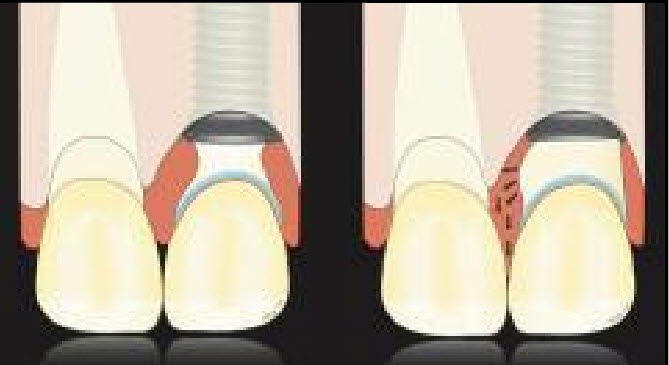
Fig 3 La modification du contour critique et sous-critique interproximale (à gauche) ou la modification du contour sous-critique uniquement (à droite) a un effet mineur sur la hauteur des papilles.
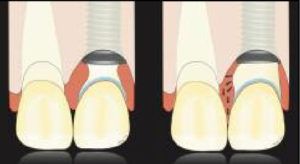
Fig 4 Au cours de la phase initiale de cicatrisation, un contour sous-critique concave et un contour critique idéal doivent être fournis pour obtenir un volume tissulaire maximal (à gauche). Toute modification du contour sous-critique visant à améliorer le tissu péri-implantaire doit être effectuée avec précaution, car le tissu péri-implantaire est sain et mature (droite).
Source : Int J Periodontics Restorative Dent. 2010 Aug;30(4):335-43.
Considerations of implant abutment and crown contour: critical contour and subcritical contour.
Su H1, Gonzalez-Martin O, Weisgold A, Lee E.